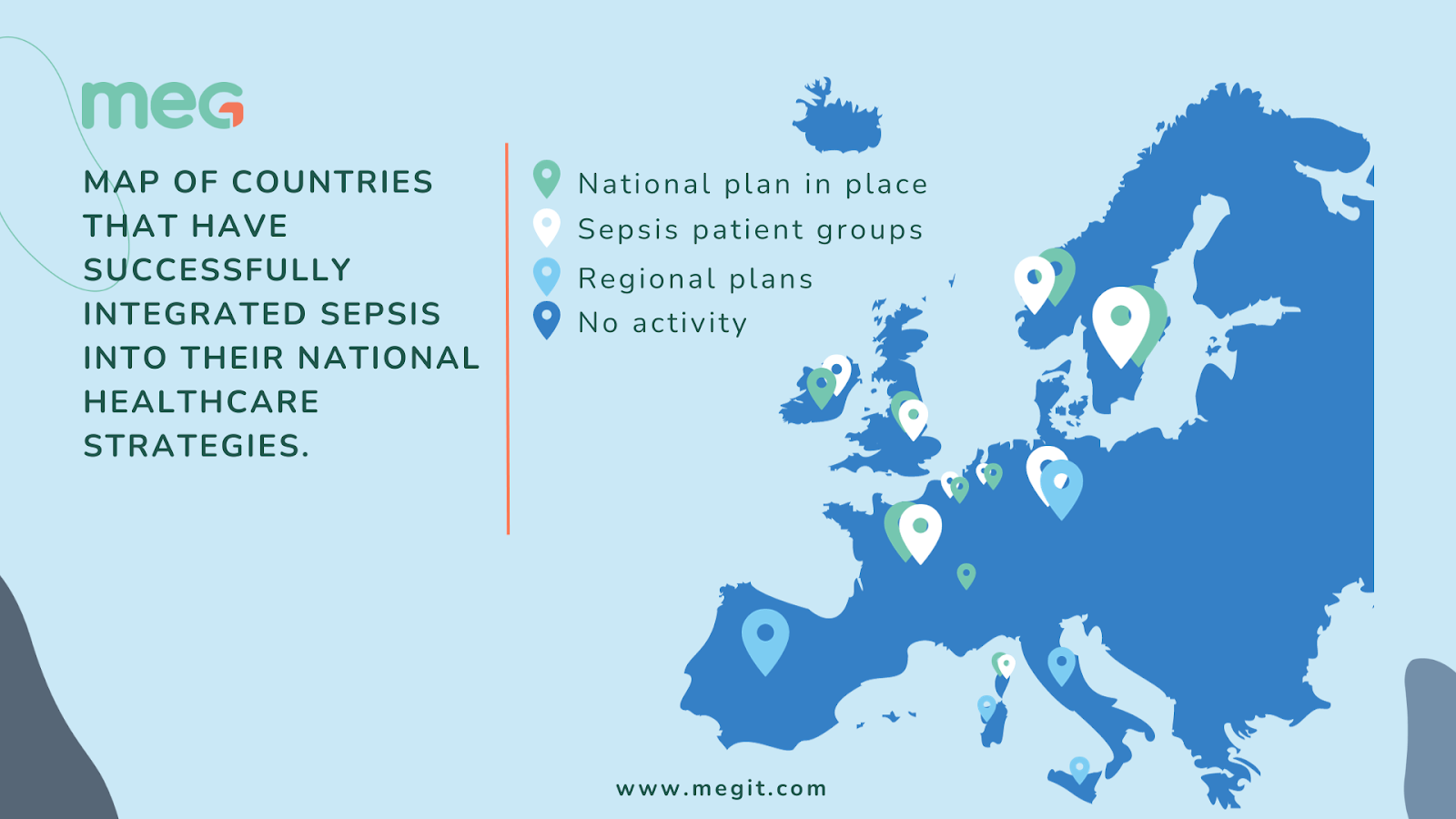
Chaque année, le 17 septembre, on célèbre la Journée mondiale de la sécurité des patients. Cette année, nous avons organisé une série spéciale d'entretiens en l'honneur du Mois de la sécurité des patients, au cours desquels nous avons recueilli les points de vue d'experts de premier plan dans le domaine de la sécurité des patients et de la gestion de la qualité.
Cette année, le thème de la Journée de la sécurité des patients est "Engager les patients pour la sécurité des patients". Il est donc tout à fait approprié d'interviewer Helen Hughes, directrice générale de Patient Safety Learning, une organisation caritative et une voix indépendante pour l'amélioration de la sécurité des patients.
Helen a précédemment occupé des postes de direction dans le domaine des soins de santé au Royaume-Uni et à l'OMS, à l'Agence nationale pour la sécurité des patients, à la Commission pour l'égalité et les droits de l'homme et à la Commission des œuvres de bienfaisance. Elle a également joué un rôle essentiel dans la conception de la première infrastructure de sécurité des patients et du premier cadre politique pour le NHS en Angleterre. À l'OMS, elle a occupé diverses fonctions, notamment la gestion de partenariats et de programmes de sécurité des patients et la direction exécutive du programme mondial "Patients for Patient Safety" (patients pour la sécurité des patients).
Voici quelques informations précieuses qu'elle a partagées avec nous.
Quelle est la mission de Patient Safety Learning ? Comment l'organisation contribue-t-elle à l'amélioration de la sécurité des patients et de la qualité des soins de santé ?
Patient Safety Learning est une organisation caritative créée il y a plus de cinq ans. Nous avons identifié une opportunité unique de servir de voix indépendante, en défendant la sécurité des patients dans le cadre de la réponse plus large du système de sécurité.
L'engagement des patients peut-il améliorer la sécurité ? Comment les patients peuvent-ils devenir des partenaires plus actifs de leur propre sécurité pendant les traitements et les procédures médicales ?
Chez Patient Safety Learning, nous avons rédigé un rapport intitulé "Un plan d'action", qui propose des actions pratiques pour aborder les aspects fondamentaux de la fourniture de soins plus sûrs aux patients, sur la base d'une analyse systémique et de données probantes. Ces fondements sont les suivants
Apprentissage partagé
Professionnaliser la sécurité des patients
Leadership
Engagement des patients
Données et informations
Culture
L'un des éléments fondamentaux est l'engagement des patients qui, lorsqu'il est réalisé en quatre points distincts, peut améliorer considérablement la sécurité des patients.
1. Sur le lieu des soins : Les patients doivent être des partenaires à part entière de leur plan de soins et disposer de toutes les informations nécessaires à un consentement éclairé, y compris leur plan de traitement et les risques potentiels. En outre, ils doivent se sentir à l'aise pour exprimer leurs préoccupations et faire remonter les problèmes si nécessaire.
2. Lorsque les choses tournent mal : le Royaume-Uni enregistre chaque année plus de 11 000 décès évitables dus à des soins dangereux, avec des chiffres plus élevés après une pandémie, malgré les meilleurs efforts. L'implication des patients et de leurs familles, en particulier lorsque des erreurs se produisent, par le biais du cadre de réponse aux incidents de sécurité des patients (Patient Safety Incident Response Framework - PSIRF), favorise la transparence, responsabilise les organisations et recueille leurs points de vue et leurs idées pour éclairer les enquêtes.
3. Planification et mise en œuvre des améliorations : Lorsque des facteurs contribuant à des soins dangereux sont identifiés, les patients et leurs familles ne doivent pas être simplement consultés après l'élaboration de solutions d'amélioration, mais participer activement à leur conception dès le départ.
4. Les familles et les aidants des patients en tant que défenseurs : Les familles et les aidants des patients, par l'intermédiaire de groupes et d'organisations de défense des patients, jouent un rôle essentiel en rendant le système de santé responsable de la fourniture de soins sûrs et sains.
L'engagement et la participation des patients à ces quatre niveaux sont donc essentiels pour établir les bases de pratiques et de résultats plus sûrs en matière de soins de santé.
Quel sera l'impact du nouveau service LFPSE sur l'engagement et la sécurité des patients ?
Le LFPSE a remplacé l'ancien système national de rapport et d'apprentissage (NRLS), que j'ai contribué à concevoir il y a plus de 20 ans. Le NRLS a dépassé son utilité pour de nombreux facteurs, en particulier en ce qui concerne la technologie, et le LFPSE est donc un changement très attendu.
Toutefois, un objectif fixé il y a plus de vingt ans et qui n'a toujours pas été atteint est l'inclusion de la déclaration des patients dans les systèmes d'incidents. Bien qu'il existe des initiatives de déclaration des erreurs liées aux dispositifs médicaux et aux médicaments, elles ne sont pas aussi connues qu'elles devraient l'être.
Personne n'a donc vraiment cherché à élargir la perspective et à intégrer le point de vue du patient sur les incidents et les préjudices. C'est ce qu'a entrepris l'équipe LFPSE du NHS England.
Je pense qu'il s'agit là d'une occasion importante d'intégrer plus explicitement la voix et les idées des patients dans la déclaration et l'analyse des incidents, afin que les organisations puissent mieux comprendre leurs préoccupations. Nous n'en sommes qu'au tout début, mais c'est prometteur.
En tant que dirigeant d'une organisation de sécurité des patients, quel est, selon vous, le rôle du leadership dans la promotion d'une culture de la sécurité au sein d'une organisation de soins de santé ?
Je pense que la culture organisationnelle et le leadership jouent un rôle important dans la sécurité des patients. La question est de savoir comment les dirigeants identifient les défis au sein de leur organisation et comment ils assument personnellement ce rôle de leader pour l'amélioration de la sécurité.
En ce qui concerne la direction générale, chacun est responsable de la sécurité des patients, qu'il ait un rôle clinique ou non. Pour rendre le système de santé aussi sûr que possible, les équipes dirigeantes doivent faire de la sécurité des patients un objectif central.
Dans le cadre de notre initiative visant à professionnaliser la sécurité des patients, nous avons repris les six éléments fondamentaux mentionnés plus haut et créé un cadre normatif organisationnel et systémique pour définir "ce qui est bon". Par exemple, vous avez une stratégie claire en matière de sécurité, ou vous avez des cibles et des objectifs clairs pour ce que vous voulez réaliser.
Ensuite, vous recueillerez des données, non seulement à partir des systèmes de signalement des incidents, mais aussi à partir des commentaires du personnel, des patients, des plaintes, etc., et vous comprendrez les forces et les faiblesses de votre organisation afin d'évaluer votre situation par rapport aux bonnes ou aux meilleures pratiques. Cela vous permet de disposer d'une base de connaissances claire sur vos risques et vos problèmes, puis d'identifier ce que vous devez faire pour y remédier.
Quels sont les indicateurs de performance clés ou les mesures que les organismes de santé devraient envisager pour évaluer leurs efforts en matière de sécurité des patients ?
Le centre d'apprentissage de la sécurité des patients (Patient Safety Learning 's the hub ) dispose d'un vaste répertoire de ressources gratuites pour fournir des connaissances et identifier les lacunes dans le domaine de la sécurité des patients. À mon avis, l'une de ces lacunes concerne la compréhension de l'impact des améliorations apportées à la sécurité des patients et l'argumentaire convaincant en faveur de la priorité accordée à la sécurité des patients.
Il s'agit d'évaluer comment les initiatives en matière de sécurité influencent les résultats pour les patients, qu'il s'agisse d'une réduction tangible des dommages ou d'une atténuation des coûts financiers associés à des soins dangereux. Au Royaume-Uni, les réseaux universitaires des sciences de la santé (AHSN) ont lancé des initiatives d'amélioration de la sécurité qui ont un impact démontrable sur le renforcement des normes de sécurité. Et c'est là que nous devons vraiment aller.
Il n'existe pas encore de tableau de bord direct pour l'amélioration de la sécurité des patients. Toutefois, un certain nombre d'entreprises de santé numérique qui fournissent des logiciels de signalement des incidents se développent dans ce domaine, en rassemblant des données provenant de plusieurs sources au sein d'une fiducie dans un tableau de bord de la sécurité des patients, et c'est une initiative tout à fait passionnante.
Comment les organismes de soins de santé peuvent-ils encourager la transparence des rapports ?
Le personnel de première ligne est aujourd'hui soumis à une pression énorme et se trouve souvent débordé. Il existe donc un risque réel que la déclaration d'incident soit perçue comme une charge supplémentaire s'ajoutant à leurs responsabilités quotidiennes.
C'est pourquoi il est important que lorsque les gens signalent des incidents, leurs efforts soient accompagnés d'un retour d'information significatif. Cela va au-delà d'une simple formalité ; cela signifie que l'on reconnaît que leurs idées contribuent activement à l'élaboration de stratégies d'amélioration de la sécurité. Cela permet également de faire tomber les barrières culturelles qui découragent souvent le signalement en démontrant que les idées rapportées conduisent à des améliorations tangibles. Il en résulte une culture du signalement plus forte, car elle renforce la compréhension du fait que la contribution du personnel joue un rôle important dans l'identification des risques et la conduite d'un changement positif.
Quelles sont les tendances émergentes ou les innovations qui, selon vous, auront un impact significatif sur la qualité et la sécurité des patients dans le secteur des soins de santé ?
Il existe des produits et des innovations numériques qui ont un potentiel important pour rendre les soins plus sûrs et plus rentables. Cependant, il existe également des obstacles réels à la mise en œuvre de ces innovations. Par exemple, les prestataires de soins de santé peuvent ne pas être au courant de ces avancées, ou celles-ci peuvent être légèrement plus coûteuses que les pratiques actuelles, en particulier lorsque les organisations sont à court d'argent.
Mais si ces innovations peuvent conduire à une réduction substantielle des dommages, elles constituent alors un compromis intéressant. Dans le contexte des soins aigus, par exemple, 60 % des infections du site opératoire sont évitables. Par conséquent, si une innovation ou un produit peut réduire ce taux, l'investissement est justifié.
Découvrez la plateforme de Patient Safety Learning pour partager l'apprentissage de la sécurité des patients, le hub ici.